 子宮頸がんは20~30代の若い女性に急増しているがんです。
子宮頸がんは20~30代の若い女性に急増しているがんです。
20~30代というと結婚や出産を控え、女性として最も輝く時期でもあります。
もし発見が遅れると命は助かっても子宮を失うことにもなりかねません。
母になる希望が絶たれたということで心に深い傷を負う事にもなります。
自治体が子宮頸がん検診の無料クーポンを配布し受診率をあげようとしても、子宮頸がん検診の受診率は20%強でしかありません。
まして20代前半では10%程度です。
子宮頸がんは若い女性が罹りやすいがんのため、20歳から受診可能となっています。
「自分は無縁でしょ」という過信は禁物です。
ここでは子宮頸がんとはどういうがんなのか?子宮頸がん検診の流れやどういう検査をするのか?などくわしく解説していきます。
SPONSERD LINK
■ 目次 ■
20~30代女性の発症率が最も高いがん
子宮頸がんとは、子宮の入り口の子宮頚部とよばれる部分から発生するがんです。
検査がしやすいため発見されやすい癌で、初期症状はほとんどありません。
子宮がんには他に子宮体がんがあります。
子宮体がんは子宮内膜癌がんとも呼ばれ、胎児を育てる子宮体部の内部にある子宮内膜から発生します。
一般的な子宮がん検診では子宮頸がん検診は必ず行いますが、子宮体がん検診は実施しないケースがほとんどです。
子宮がん検診は子宮頸がん検診がメインになります。
子宮体がんの検査をしない理由は、子宮体部が子宮頚部の奥にあるため頚部検査より難しく、痛みをともなうため、無症状の女性には費用対効果が低いのが大きな理由です。
子宮頸がんは、20~30代の若い女性の中で発症率がもっとも高いがんで、毎年約15.000人(上皮内がんを含む)が発症しています。
2012年女性の部位別がん罹患数では第5位となっています。
罹患率は20歳を過ぎると急激に増え始め、30歳代後半に発症のピークを迎えます。
● 年齢階級別 子宮頸がん罹患率
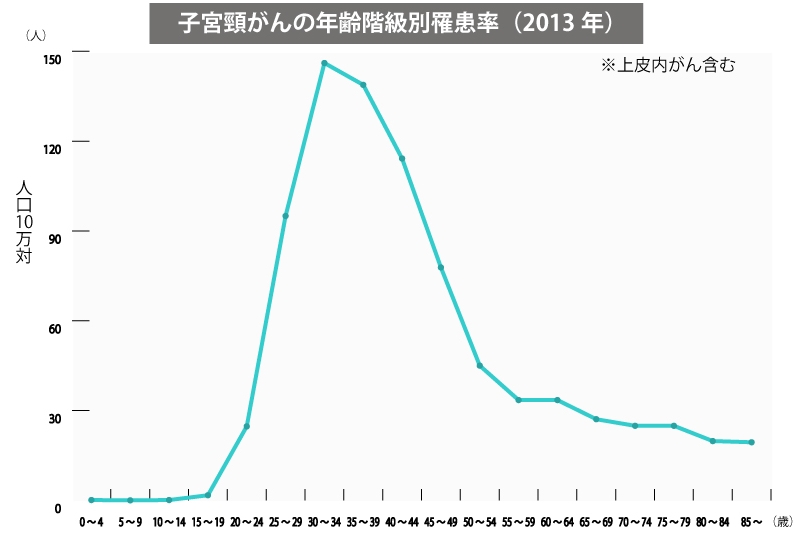
出典:国立がん研究センター がん対策情報センター
※上皮内がんとは、上皮内にとどまって基底膜を超えて浸潤していないがんのこと
子宮頸がんの発症率は1980年以降減少傾向にありましたが2000年から次第に増えてきています。
「子宮がん=子宮頸がん」というイメージが強いのですが、もうひとつの子宮がんである子宮体がんの罹患率が近年急増しています。
子宮体がんの罹患数は2007年以降子宮頸がん(上皮内がんを除く)よりも多くなっています。
● 子宮頸がん・子宮体がん・卵巣がん罹患率年次推移
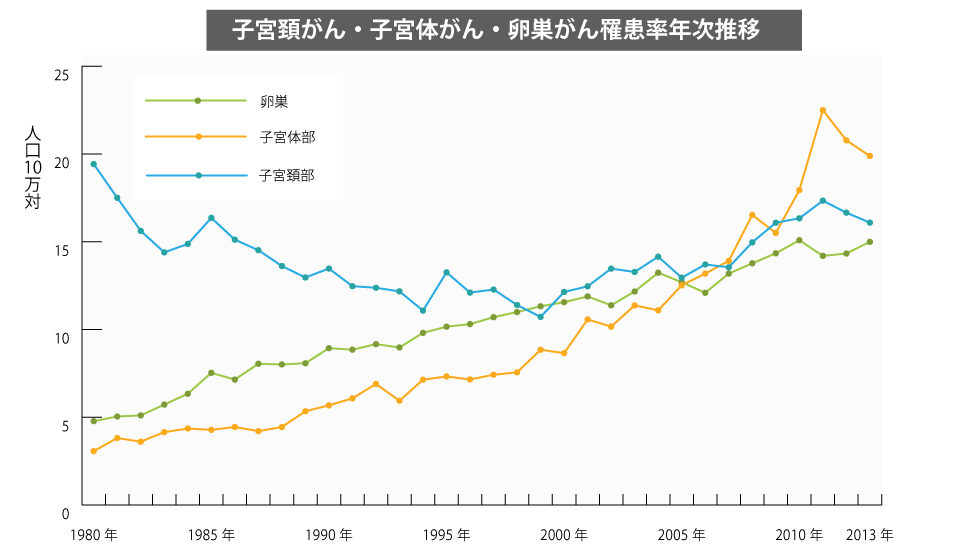
出典:国立がん研究センター がん対策情報センター
卵巣で発症する卵巣がんの罹患率も年々増加傾向です。
卵巣がんは毎年8.000人以上の女性が発症し、4.000人以上が命を落とす死亡率の高いがんです。
自覚症状がほとんどなく他の臓器のがんに比べて進行が早いのが特徴で、一般的ながん検診には含まれていません。
卵巣がん検診は人間ドックの子宮がん検診のオプションで検査することはできます。
卵巣がんや乳がんになった家族がいる女性やチョコレートのう胞の患者さんは、子宮がん検診と一緒に定期的な健診を受けるといいでしょう。
子宮頸がんの原因は「HPV」による感染
子宮頸がん発症の原因は、性交渉によって感染する「ヒトパピローマウイルス(HPV)」が関与していることがわかっています。
HPVはありふれたウイルスで、性経験のある女性の約80%は感染経験があるといわれています。
つまり、性経験のあるすべての女性が子宮頸がんになる可能性はあります。
しかし、HPVに感染しても子宮頸がんを発症するのは0.15%程度で、ほとんどの場合自分の持っている免疫力でウイルスを排除されるか潜伏させます。
近年、性交渉をはじめる年齢が低くなってきているため、このウイルスに感染する年齢も低くなってきています。
そのため、セクシャル・デビューをはじめたら3年以内に子宮頸がん検診を受け始めるというのが世界的な常識になりつつあります。
自治体のがん検診(対策型検診)では子宮頸がん検診は20歳から受診できるようになっています。
HPVに感染してから子宮頸がんを発症するまで数年~十数年かかるといわれています。
子宮頸がん検診では、子宮頸がんの前段階である「異形成」の段階も発見することができます。
異形成は簡単に治療ができるので、この段階で発見できればがんを予防することができます。
たった一度の性交渉だとしても子宮頸がんを発症するリスクはあります。
また、
経口避妊薬(ピル)を5年以上服用している、喫煙習慣がある人は子宮がんや卵巣がんになる危険性は高くなっています。定期的に検診を受けることをおすすめします。
子宮頸がん検診の流れ
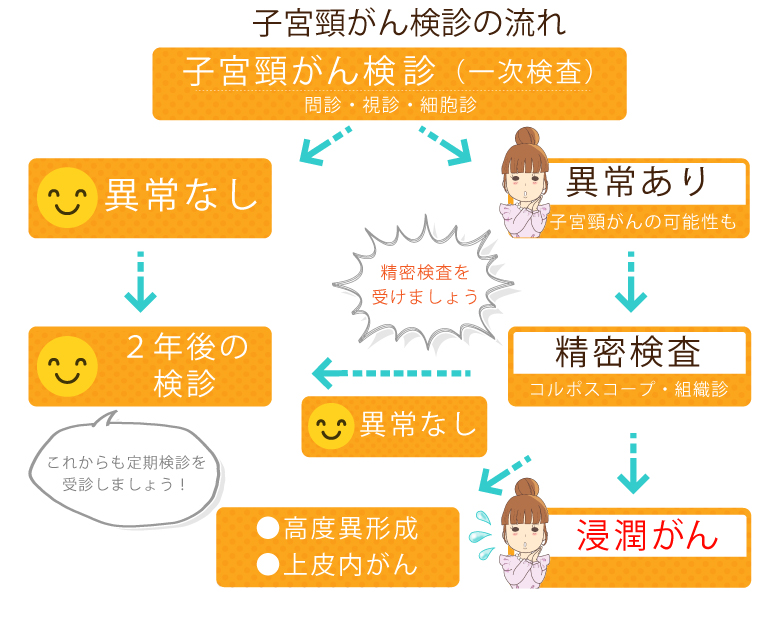
子宮頸がん検診では、問診と視診と細胞診を行ないます。
細胞診では子宮頚部の細胞を採取してチェックします。
細胞診の結果で異形成もしくはがんの疑いが出たら精密検査へ進みます。
精密検査では「コルポスコープ検査(膣拡大鏡)」という子宮頚部の表面を観察する検査を行ないます。
コルポスコープ検査で異常があると考えられる場所が確認できたら、異常がみられる部分から組織を採取する組織診を行ないます。
細胞診、コルポスコープ検査、組織診の結果で経過観察か治療かの方針が決まります。
自治体がん検診VS人間ドック どっちがいいの?比較表
子宮頸がん検診は格安で受けられる市区町村のがん検診の「対策型検診」と個人で受ける人間ドックの「任意型検診」があります。
「対策型検診」は特定の年代に発症が多く、早期発見による治療が確立しているがんを検診の対象としています。
一方、「任意型検診」は自分で希望するがんの検診をカスタマイズして受けられるのが特徴です。
子宮頸がん検診 自治体がん検診・人間ドック比較表
| 自治体がん検診 | 人間ドック | |
|---|---|---|
| 対象年齢 | 20歳以上の女性 | 何歳でも検査可 |
| 検査項目 | 問診、視診、細胞診、内診 | 問診、視診、細胞診。レディースドックであれば乳がん検査と子宮がん検査を同時に受けられる。 オプションで子宮体がんの検査有(経膣超音波(エコー)検査・子宮体部細胞診) |
| 受診間隔 | 2年に1回 | 特に決まりなし |
| 検査費用 | 1,396円(自己負担額。市区町村平均) | 子宮頸がん 4,000~10,000円くらい。子宮体がん検診 13,000円~15,000円くらい。 レディースドックは4~8万位。全額自己負担または一部保険組合より補助が出るものもある |
| メリット・デメリット | 〇検診料は0~数千円と格安 〇検査項目が少ないので短時間で済む × 検査項目が限られている × 産婦人科の病院では子宮がん検診しか受けられない |
〇 多彩な検査が行なえる 〇 オプションで子宮体がん、卵巣がんの検査がある。 〇 レディースドックであれば、乳がん検診と同時にでき、子宮体がんの有無も調べられる。 〇 女性技師やキッズスペースがある病院が選べ、女性にやさしい 〇 年齢や回数に制限がない × 自治体検診と比べ費用が高額 |
SPONSERD LINK
子宮頸がん検診の主な検査と費用
問診・視診・内診
問診では、月経の状態や自覚症状、妊娠・出産の経験などを聞かれます。
視診では、外陰部、膣、おりものの性状、子宮膣部の状態などを目で確認します。
内診では、子宮や卵巣を調べます。
細胞診
子宮の入り口(外子宮口)付近に膣鏡(クスコ)を入れ細胞をこすって採取し、顕微鏡で正常な細胞かどうかを確認します。痛みはそれほど強くありません。
人間ドックでは細胞診に加えてハイリスクHPVに感染しているかを確認する検査も行うことができます。
細胞診とHPV検査を併用して行うことで、細胞診だけの検診より精度があがる利点があります。
ただし、20歳代の女性は一時的にHPVに感染する機会が多く、陽性ということで過剰な不安や検査を防ぐ意味で推奨されていません。
細胞診を受けた感想
 あおい
あおい自動で脚が開くのでちょっとびっくりしてしまいました。男の先生だったのでかなり恥ずかしかった!
痛みはちょっと痛い位です。でもほんの数秒我慢するだけ。あれもう終わったの?って感じでした。
痛みは人それぞれで、友達はすごく痛かったって。結果は異常なしでした♪良かったデス♪
細胞診
検査時間:数秒
対象部位:子宮
対象となる病気:子宮がん、膣がん、子宮頸がん
対象費用:3,000~6,000円(個人検診の場合)住民健診だと500~2,000円
重要度:
人間ドック(レディースドック)で受けられる検査
自治体のがん検診では行われない子宮体がん検査と卵巣がん検査を行なうことができます。
人間ドックでのレディースドックやオプションとして追加することができます。
経膣超音波(エコー)
子宮の中の状態を超音波によって調べる検査です。
子宮筋腫や卵巣嚢腫など様々な子宮の病気をチェックできます。
放射線被ばくの心配がないので、妊娠の有無もこの検査法で診断することが多くなってます。
腹部の上から当てるものと、膣内から当てるものがあります。
経膣超音波(エコー)
検査時間:1~2分
対象部位:子宮
対象となる病気:子宮内膜症、子宮筋腫、子宮体がん、子宮腺筋症、卵巣がん、卵巣のう腫
対象費用:1,000~3,000円(個人検診の場合)
重要度:
子宮体部細胞診
子宮の内側の膜から直接細胞を取って検査します。主に子宮体がんの検査に用いられます。
子宮内に器具を入れて細胞を採取するため、多少の痛みや出血をともなう場合があります。
不正出血などの症状がなければ、経膣超音波で子宮内膜の様子をチェックするだけでよいでしょう。
HPV検査(節目の年に)
子宮頸がんの原因となるHPVの感染を判定します。
HPV検査
検査時間:数分
対象部位:子宮
対象となる病気:子宮頸がんなど
対象費用:6,000円(個人検診の場合)
子宮頸がんの検査キットはどう?
HPV検査は気軽に自宅で検査できる検査キットもあります。
自分で膣内に器具を挿入して細胞を採取して郵送すると、検査結果が送られてくるというものです。
しかし医師が目視しながら細胞をこすり取るのとは異なり、自分で細胞を十分にとることは不可能です。
本当は病変があるのに、「異常なし」と判定されると誤診を招くことになります。
また、10代後半~20代の女性の30~40%ほどが陽性と判定される可能性があります、しかしそれは一過性の感染で、陽性と判定されると不安を招くことになります。
婦人科で検診をすれば子宮頸がんだけでなく、プラスアルファの診断が受けられます。
ぜひ定期的な健診を受けることをおすすめします。
SPONSERD LINK
精密検査
がん細胞が確かにあることを調べる確定診断のための検査が行われます。
細胞を採取し、がんであることを確認し、がんのタイプがはっきりした段階ではじめてがんと診断することが可能になります。
コルポスコープ診(膣拡大鏡)
子宮頚部や膣壁を拡大鏡で観察します。
肉眼ではわからない異形成や初期のがんを見つけ出します。
人間ドックでも受けられます。
コルポスコープ診(膣拡大鏡)
検査時間:1~2分
対象部位:子宮
対象となる病気:膣がん、子宮頸がんなど
対象費用:3,000~6,000円(個人検診の場合)
重要度:
組織診
細胞診で異常があった場合、疑わしい部分から小さい組織を切り取り、顕微鏡で病理診断します。がんの確定診断に必要な検査です。
組織を切り取る際に痛みを感じたり、出血する場合もあります。
まとめ


子宮頸がん検診
子宮頸がん検診は細胞診の場合、ほんの数秒で終了します。
女性特有のがんは他の臓器のがんと比べて若いうちから発症しやすいので、20.30代でも過信は禁物です。
子宮頸がん検診は性交渉の経験があるなら20代から受けるのがベストです。
また喫煙習慣や5年以上ピルの服用歴がある場合は発症率が高くなるので要注意です。
子宮の病気はがん以外では子宮筋腫や子宮内膜症などがあります。
いずれも30代から発症率が上がるので、年に1回内診や経膣超音波検査を検診項目に含んだ人間ドックの検査を受け、子宮や卵巣の働きを定期的に観察しておきましょう。
SPONSERD LINK
※あおいの検診の感想は個人の感想です。
監修者紹介

医療法人花仁会 秩父病院 外科部長
大野哲郎先生
専門は消化器・一般外科。平成12年群馬大学卒。医学博士。米国外科学会フェロー(FACS)。群馬大学大学院助教等を経て、平成25年に故郷である秩父市に戻り、秩父病院に赴任。腹腔鏡手術、上部下部内視鏡検査、早期癌に対する内視鏡治療、各種抗がん剤治療等に力を入れ、地域病院においても最新かつ最良な医療を提供できるよう日々努力を続けている。
参考文献・サイト
- 子宮頸がん (よくわかる最新医学)
- 【完全ガイドシリーズ120】 人間ドック完全ガイド (100%ムックシリーズ)
- 【完全ガイドシリーズ031】人間ドック完全ガイド (100%ムックシリーズ)
- 女医100人に聞いた! 女性の病気がわかる本 (TJMOOK ふくろうBOOKS)
Facebook・スポンサーリンク



自治体がん検診では胃がん・肺がん・大腸がん・乳がん・子宮頸がんの5つで、費用は無料の場合もあり圧倒的に安く受けられます。しかし、家系や体質などでがんのリスクが高いと考える場合は、検査項目が豊富な人間ドックで検査するほうが無難です。
また、子宮頸がん検診の場合、他のがん検診とは違い、婦人科や産婦人科で受診をしなければなりません。
レディースドックは基本の人間ドックに乳がん検診と子宮がん検診を組み合わせたもので、他のがん検診と同じタイミングで受けられます。
あまり時間のとれない人や自分の身体をメンテナンスしたいという人はレディースドックがおすすめです。
子宮がん検診のオプション検査にある経膣超音波(経膣エコー)は子宮の奥の方を調べる検査です。
経膣超音波検査は子宮の奥の方と卵巣も観察できるので、子宮体がん卵巣がんの早期発見に有効です。